Institut de Rééducation et de Chirurgie de l'épaule
de la Clinique Fontvert à Avignon
Instabilité et luxation de l'épaule
1. Une instabilité de l’épaule ?
Il s'agit de luxations récidivantes de l'épaule. En effet, l’épaule est trés mobile mais son systême de stabilisation est plus fragile que la hanche par exemple.
L’instabilité de l’épaule et dans la grande majorité des cas antérieure 98% et concerne souvent les personnes jeunes.
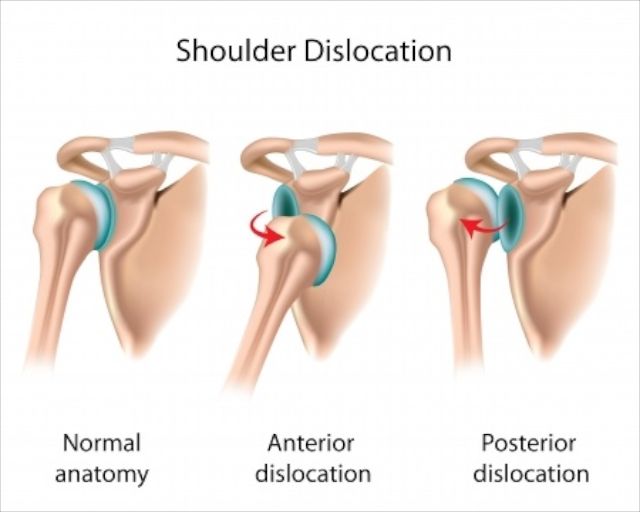
Figure 1 : Représentations d'une luxation antérieure et postérieure
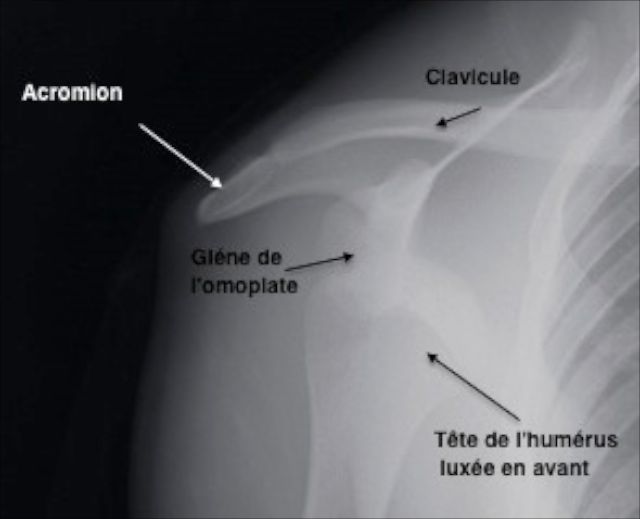
Figure 2 : Radiographie de face d'une luxation antérieure d'épaule
2. Quels sont les éléments anatomiques qui stabilisent une épaule ?
Les éléments qui stabilisent l’épaule sont les suivants :
- la concavité de la glène.
- le bourrelet (formation fibreuse en périphérie de la glène qui augmente la concavité de la glène.)
- le ligament gléno-huméral inférieur, formant un véritable hamac capsulaire.
- les tendons du sous-scapulaire et du sous-épineux, qui plaquent de façon dynamique la tête de l’humérus contre la glène.
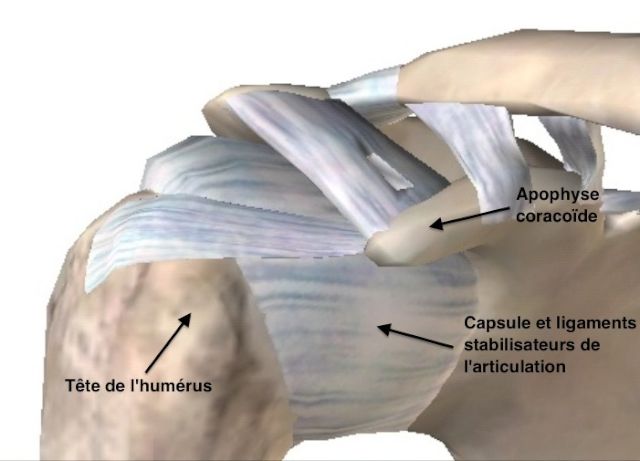
Figure 3 : Eléments stabilisateurs de l'épaule
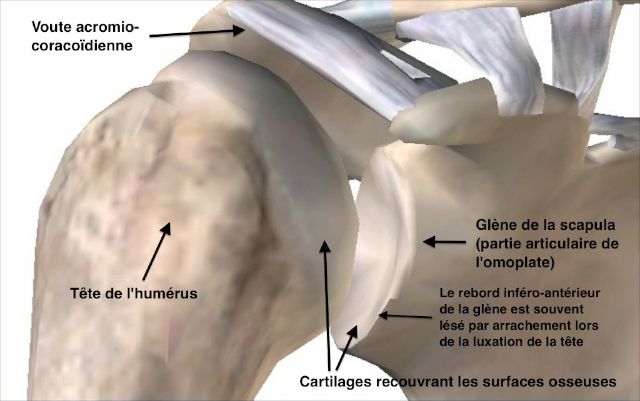
Figure 4 : Eléments stabilisateurs de l'épaule
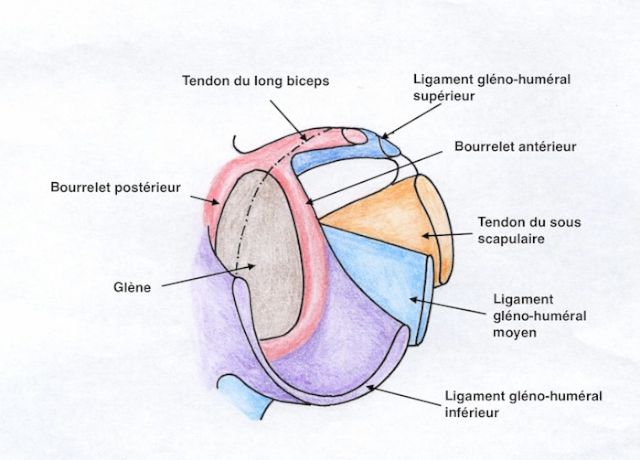
Figure 5 : Anatomie du complexe capsule-bourrelet-ligament de l'articulation gléno-humérale
3. Quels sont les symptômes ?
L‘instabilité est souvent peu ou pas douloureuse, à l’exception des accidents de sub-luxation ou de luxation, qui se produisent le plus souvent en position d’armée. Lorsqu’il y a des douleurs, elle sont souvent antérieures, car il s’agit du siège des principales lésions.
L’instabilité antérieure de l'épaule peut se définir sous 3 formes cliniques :
- luxation vraie très souvent d’origine traumatique et qui souvent nécessite une réduction par un médecin en milieu hospitalier.
- des épisodes multiples de subluxations, de déboitement réductible qui correspondent à une mobilité anormale de la tête de l’épaule par rapport à la glène (celles-ci sont en général auto-réduites par le patient).
- épaule douloureuse sans luxation ou subluxation avérée mais avec une sensation d’appréhension, et en particulier une appréhension pour mettre le bras en arrière et en rotation externe (hand-ball, baseball, service du tennis ...)
4. Quels sont les facteurs aggravants ?
Dans certains cas il peut s’y associer une hyperlaxité constitutionnelle. Celle-ci est définie par une rotation externe coude au corps supérieure à 90°, et une possibilité de mettre le pouce sur la face antérieure de l’avant bras.
5. Quels examens complémentaires réaliser ?
On réalisera une radiographie, qui donnera des indications sur les lésions de l’humérus et de la scapula, mais cet examen n’est pas suffisant pour faire un diagnostic détaillé des structures ligamentaires, du bourrelet, des tendons, du cartilage.
On y associera ainsi systématiquement un arthro-scanner, ou en cas d’allergie à l’iode injecté, un IRM. Cet examen permet de faire un bilan plus détaillé des lésions osseuses, ce qui constitue un des critères majeurs de décision de la technique chirurgicale à choisir pour stabiliser l’épaule.
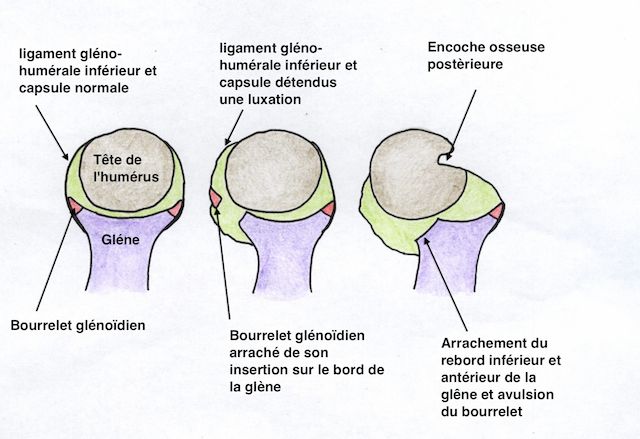
Figure 6 : vue simplifiée des différentes lésions dans les instabilités antérieures de l'épaule
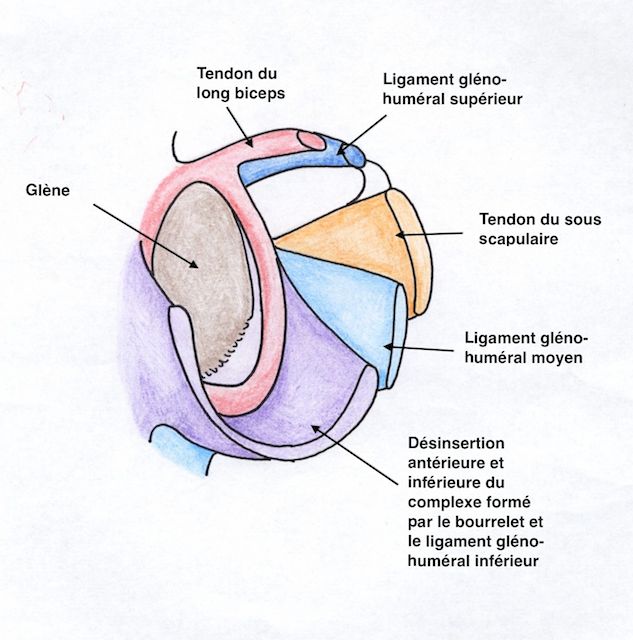
Figure 8 : Lésion de Bankart ou arrachement du bourrelet antéro-inférieur et du ligament gléno-huméral inférieur
6. Quel traitement proposer ?
Après une luxation d’épaule, on procède généralement à une réduction, qui consiste à remettre l’épaule en place, grâce à une manipulation du bras. Celle-ci peut nécessiter une anesthésie générale. Le traitement n’est en effet pas chirurgical en urgence, sauf dans de rares cas, où il existe une lésion de la glène ou de l’humérus, rendant cette réduction impossible.
Une fois que l’épaule est remise en place, il faut garder le bras contre le corps en rotation interne pour au moins 3 semaines, de façon à permettre la cicatrisation des tissus (capsule et ligaments), qui stabilisent l’épaule en avant.
Après ces 3 semaines, une rééducation spécifique sera effectuée pour réhabituer l’épaule à fonctionner dans une bonne conformation (rééducation proprioceptive), grâce à des exercices de musculation.
Malgré ce travail le taux de récidive de luxation ou de sub-luxation est de 30%. Aussi, après 2 épisodes de luxation ou de subluxation avérées, une stabilisation chirurgicale est indiquée.
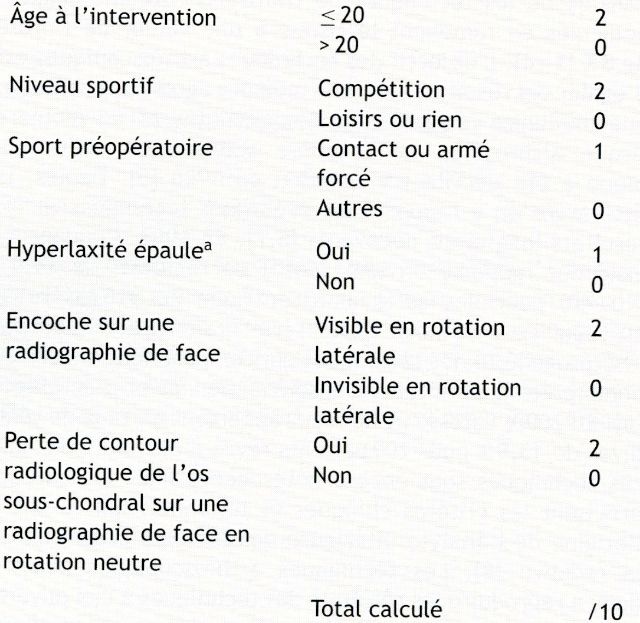
Figure 9 : Score de ISIS (Pr Boileau et coll. - CHU de Nice)
Les principales possibilités de stabilisation de l’épaule sont la butée osseuse, la stabilisation arthroscopique ou intervention de Bankart, et la capsuloplastie.Le choix se porte sur l’une ou l’autre en fonction de critères cliniques et radiographiques, regroupés sous le « score de ISIS ». Un score inférieur à 4 permet la réalisation d'une intervention de Bankart, un score supérieur à 4 entraîne le choix d'une butée
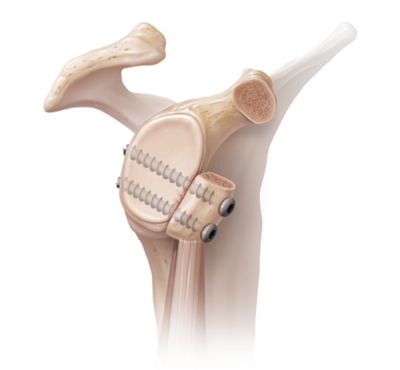
Figure 10 : Butée osseuse
a) La butée osseuse
La butée osseuse est préconisée chez les sportifs avec des activités violentes, les professions avec des gestes violents ou d’arrachement.
Elle est également indiquée
lorsque les lésions osseuses glénoïdienne ou humérale sont importantes, à condition qu’il n’existe pas d’hyper-laxité constitutionnelle.
Un morceau d’os est découpé, puis fixé sur la partie antérieure et inférieure de la glène, afin d’assurer une double stabilisation : statique par l’os et dynamique par le tendon, qui vient se positionner devant la tête de l’humérus lorsque le bras est mis en abduction rotation externe. Ce morceau d’os est pris sur l’apophyse coracoïde où s’insère les muscles court biceps et coraco-brachial.
Vidéo 1 : Intervention de butée osseuse ou Latarjet sous arthroscopie
selon la technique du Pr Boileau
Vidéo 2 : Intervention de butée osseuse ou Latarjet à ciel ouvert
b) La stabilisation arhroscopique ou intervention de Bankart
Cette intervention concerne plutôt les sujets sportifs sans choc important sur l’épaule, et les cas avec des lésions osseuses modérées, à condition qu’il n’existe pas d'hyperlaxité. Cette intervention consiste à réinsérer le bourrelet et le ligament gléno-huméral inférieur par voie arthroscopique. Ce geste peut aussi être associé à un comblement de l'encoche postérieure au moyen du tendon du sous-épineux que l'on plaque dans la zone de defect osseux.
Vidéo 3 : Fixation du bourrelet et retente du ligament gléno-huméral inférieur (intervention de Bankart)
c) La capsuloplastie
La capsuloplastie à ciel ouvert est surtout recommandée après échec de la rééducation, pour les patients hyperlaxes sans lésion osseuse.
7. Quelles sont les éventuelles complications ?
Pour les butées, le taux de récidive est de 2 à 6 % selon les études.
Les complications possibles sont, en plus des complications inhérentes à toute intervention (infection, algo-neurodystrophie, lésions vasculo-nerveuses), une raideur en rotation externe et l’apparition d’une arthrose au bout de 30 ans, par conflit entre la butée et la tête, la lyse de la butée.
Les stabilisations arthroscopiques (stabilisation de Bankart) ont des taux de récidive de 10 à 15 %. Les complications sont les mêmes que celles de la butée.
Ces techniques de stabilisation arthoscopique ont beaucoup évolué ces dernières années, avec le comblement de l’encoche sur l’humérus par le tendon du sous-épineux (hill sach remplissage) qui a fait nettement baisser le taux de récidive.
Les techniques de butée sous endoscopie sont maintenant au point et elles permettent dans le même temps d'avoir une stabilisation osseuse, un geste sur le bourrelet et la capsule. La stabilisation se fait via une vis ou un endo-bouton.
8. Quelles sont les modalités d’hospitalisation et de rééducation post-opératoire ?
Les interventions chirurgicales décrites précédemment nécessitent une hospitalisation d’environ 24h. Elles sont réalisées sous une double anesthésie. Le bras est anesthésié pour avoir un effet prolongé (12h) après le geste chirugical, de manière à calmer les douleurs post-opératoires. On y associe une anesthésie générale pour le confort per-opératoire.
Après l’intervention, une attelle bras au corps sera gardée 3 semaines pour la butée et 6 semaines pour le Bankart de manière à favoriser la cicatrisation des tissus.
La rééducation débute d’emblée et continue jusqu’à la récupération de la totalité des mobilités et de la force (3 à 5 mois en moyenne). Cette rééducation sera complétée par des exercices d’auto-rééducation.
Pour la reprise du travail physique et des sports non violents, il faut compter en moyenne 3 mois. Pour les sports de contact, mécaniques ou de combat, il faut compter 6 mois.
